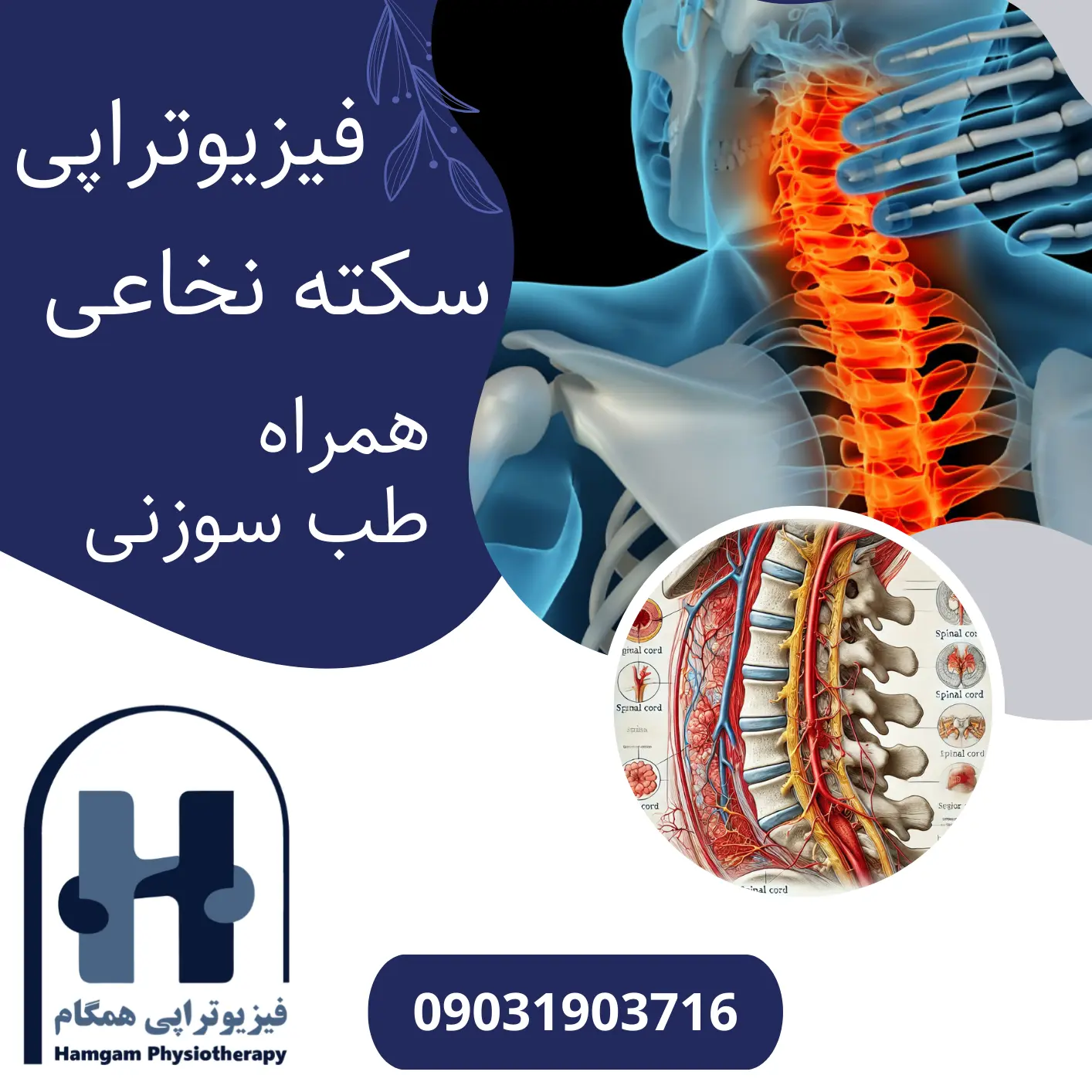
مقدمه
سکته نخاعی (به انگلیسی: Spinal Stroke) یکی از نادرترین انواع سکتهها محسوب میشود و هنگامی رخ میدهد که جریان خونرسانی به نخاع دچار اختلال شده یا قطع میگردد. نخاع که بخش کلیدی دستگاه عصبی مرکزی است، وظیفه انتقال پیامهای عصبی میان مغز و اندامهای مختلف بدن را بر عهده دارد. ازاینرو، هرگونه اختلال در خونرسانی به این بخش حیاتی، میتواند تبعات جدی بههمراه داشته باشد و عملکرد حسی و حرکتی فرد را مختل کند. علائم سکته نخاعی ممکن است بهسرعت یا بهتدریج ظاهر شوند و این امر ضرورت تشخیص و مداخله درمانی بهموقع را دوچندان میکند.
این مقاله به بررسی جامع سکته نخاعی، علل و عوامل خطر آن، علائم و روشهای تشخیص، شیوههای مختلف درمان و اهمیت فیزیوتراپی در فرایند توانبخشی میپردازد. همچنین، در بخشهای آتی ضمن پرداختن به روشهای گوناگون فیزیوتراپی، به موضوعاتی نظیر پیشآگهی، رژیم غذایی مناسب، نقش حمایت روانی و راهکارهای پیشگیری اشاره میشود تا چشمانداز کاملی برای متخصصان حوزه سلامت و بیماران فراهم شود. شناخت بهتر این بیماری، به تیم درمانی و همچنین خود بیمار کمک میکند تا با آگاهی و درک دقیقتر از وضعیت موجود، بهترین تصمیم درمانی گرفته شده و گامهای بهبودی با دقت و اطمینان بیشتری برداشته شود.
علل سکته نخاعی
اصلیترین علتی که در سکته نخاعی نقش دارد، اختلال در جریان خونرسانی به عروق خونی تغذیهکننده نخاع است. این اختلال میتواند ناشی از دو مکانیسم عمده باشد: انسداد عروق خونی (سکته ایسکمیک) و پارگی یا خونریزی عروق خونی (سکته هموراژیک). هرکدام از این مکانیسمها علل زمینهای خاص خود را دارند و میتوانند با توجه به وضعیت سلامت عمومی بیمار، الگوهای متفاوتی از آسیب را ایجاد کنند.
بیماریهای عروقی و ناهنجاریهای مادرزادی
برخی از بیماریهای عروقی مانند آترواسکلروز که به تنگی یا مسدود شدن عروق منجر میشوند، خطر سکته نخاعی را افزایش میدهند. همچنین مالفورماسیونهای شریانی-وریدی یا ناهنجاریهای ذاتی رگهای خونی نیز میتوانند ساختار عروق را تغییر داده و فرد را مستعد ایجاد سکته نخاعی کنند.
پارگی یا خونریزی عروق خونی (سکته هموراژیک)
در این شکل از سکته، پارگی یک رگ خونی یا خونریزی در عروق کوچک اطراف نخاع سبب تجمع خون در فضای بین غشاها یا درون بافت خود نخاع میشود. این خونریزی میتواند باعث افزایش فشار درون کانال نخاع و در نتیجه ایجاد اختلال در عملکرد سلولهای عصبی و بافت عصبی شود. فشار خون بسیار بالا، ابتلا به آنوریسمهای عروقی یا ناهنجاریهای شریانی-وریدی از جمله عوامل مستعدکننده برای این نوع سکته هستند.
انسداد عروق خونی (سکته ایسکمیک)
این نوع سکته که شایعتر از سکته هموراژیک است، زمانی رخ میدهد که لختههای خونی یا پلاکهای چربی تشکیل شده درون عروق، مانع از جریان طبیعی خون در شریانهای کوچک تغذیهکننده نخاع شوند. در صورت بروز این انسداد، اکسیژن و مواد غذایی کافی به نخاع نمیرسد و سلولهای عصبی در ناحیه آسیبدیده شروع به مردن میکنند. عواملی مانند آترواسکلروز (تصلب شرایین)، تشکیل پلاکهای چربی در عروق اصلی، یا آمبولیهای خونی ناشی از قلب (برای مثال در بیماران مبتلا به فیبریلاسیون دهلیزی) در ایجاد سکته ایسکمیک نقش بسزایی دارند.
بهطور کلی، تشخیص دقیق علت سکته نخاعی، نقشی اساسی در تعیین نوع درمان و اتخاذ رویکرد مناسب برای کنترل علائم و جلوگیری از عوارض دارد. مداخلات درمانی متفاوت میتواند بسته به نوع ایسکمیک یا هموراژیک بودن سکته، بسیار گوناگون باشد. ازاینرو، ارزیابیهای تشخیصی باید با دقت و سرعت انجام گیرد.
عوامل خطر
سکته نخاعی هرچند نادرتر از سکته مغزی است، اما مشابه سکتههای دیگر، عوامل خطری وجود دارند که شانس بروز آن را افزایش میدهند. آگاهی از این عوامل خطر برای پیشگیری و کنترل بیماری بسیار اهمیت دارد.
فشار خون بالا (Hypertension)
فشار خون مزمن، یکی از شایعترین عوامل خطر برای سکته نخاعی و مغزی محسوب میشود. فشار خون بالا باعث افزایش فشار روی دیواره عروق شده و در طولانیمدت میتواند به تنگی عروق، تشکیل پلاک، یا حتی پارگی عروق منجر شود.
دیابت
افرادی که از دیابت رنج میبرند، به دلیل نوسانات مداوم در سطح قند خون، بیشتر مستعد آسیبهای عروقی هستند. این آسیب عروقی، خطر انسداد عروق و در نتیجه بروز سکته را بالا میبرد.
سیگار کشیدن
سیگار بهعنوان یک عامل خطر کلیدی برای بیماریهای قلبی-عروقی شناخته شده است. مواد شیمیایی موجود در سیگار، میتوانند جداره رگهای خونی را تخریب کرده و انعطافپذیری آنها را کاهش دهند. در نتیجه احتمال ایجاد لختههای خونی و سکته افزایش مییابد.
کلسترول بالا
وقتی سطح کلسترول خون بیش از حد استاندارد باشد، تجمع پلاکهای چربی در رگهای خونی بالا میرود. این پلاکها میتوانند مسیر خونرسانی را تنگ یا مسدود کنند و زمینهساز سکته نخاعی شوند.
سابقه خانوادگی بیماریهای قلبی-عروقی
افرادی که در خانواده خود سابقه حمله قلبی، سکته مغزی یا سایر بیماریهای قلبی-عروقی دارند، ریسک بالاتری برای ابتلا به سکته نخاعی دارند.
سن و جنسیت
اگرچه سکته نخاعی در هر سنی ممکن است رخ دهد، اما بالا رفتن سن، احتمال اختلالات عروقی را افزایش میدهد. برخی پژوهشها نشان میدهند که مردان در ردههای سنی بالاتر قدری بیشتر از زنان در معرض خطر سکته نخاعی قرار دارند؛ هرچند این تفاوت، در مطالعات گوناگون متغیر است.
کنترل عوامل خطر، در بسیاری موارد میتواند تأثیر چشمگیری در کاهش احتمال وقوع سکته نخاعی داشته باشد. اصلاح سبک زندگی، شامل ورزش منظم، کاهش مصرف سیگار، تنظیم رژیم غذایی، مدیریت فشار خون و دیابت، اصلیترین اقداماتی هستند که برای پیشگیری یا به تأخیر انداختن بروز این بیماری توصیه میشوند.
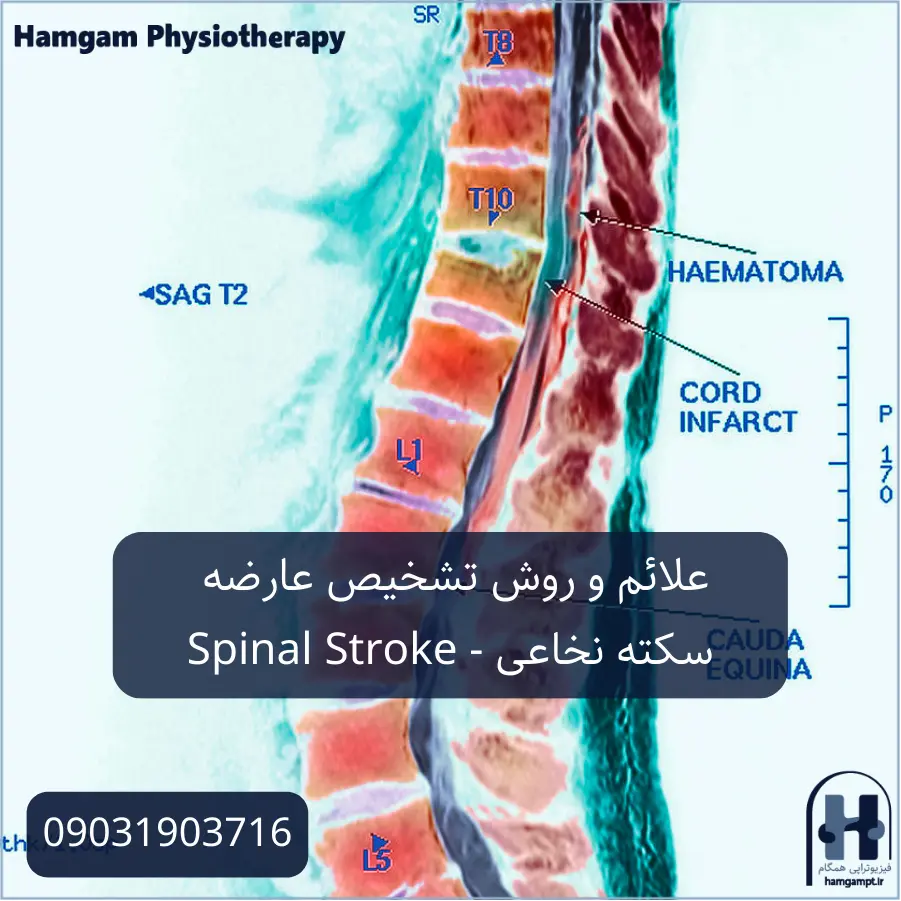
علائم سکته نخاعی
شناخت علائم سکته نخاعی از اهمیت بالایی برخوردار است، زیرا تشخیص سریع و ارجاع فوری به مراکز تخصصی میتواند از آسیبهای جدی به نخاع جلوگیری کرده و روند بهبودی را تسهیل کند. با این حال، بسته به محل ضایعه نخاعی و شدت آسیب وارده، علائم ممکن است متفاوت باشند.
درد ناگهانی و شدید در گردن یا کمر
یکی از نخستین نشانههای سکته نخاعی میتواند درد شدید و ناگهانی در ناحیه گردن یا کمر باشد. این درد ممکن است با سوزنسوزنشدن یا احساس فشار در ستون فقرات همراه باشد.
ضعف یا فلج عضلانی
پس از بروز سکته نخاعی، سیگنالهای عصبی ممکن است نتوانند بهدرستی به ماهیچهها برسند و در نتیجه ضعف یا فلج در اندامهای فوقانی و بهویژه تحتانی پدید آید. این ضعف میتواند تدریجی یا ناگهانی باشد.
بیحسی یا احساس گزگز
در بسیاری موارد، بیماران احساس بیحسی یا گزگز در دستها، پاها یا سایر بخشهای بدن میکنند. این نشانه معمولاً ناشی از اختلال در مسیرهای عصبی حسی است.
از دست دادن کنترل مثانه و روده
یکی از مشکلات شایع در آسیبهای نخاعی، اختلال در کنترل ادرار و مدفوع است. این وضعیت میتواند بهصورت بیاختیاری ادرار یا یبوست شدید بروز یابد.
اختلال در تعادل و هماهنگی
گاهی اوقات بیماران در راه رفتن یا حفظ تعادل مشکل پیدا میکنند. حرکات دست و پا ممکن است همراه با لرزش یا عدم هماهنگی باشند.
افت ناگهانی فشار خون و سرگیجه
اگر سکته نخاعی در بخشهایی از نخاع رخ دهد که وظیفه تنظیم عملکردهای خودکار بدن را بر عهده دارند، ممکن است بیمار دچار سرگیجه، تعریق بیشازحد یا افت ناگهانی فشار خون شود.
با توجه به اورژانسی بودن آسیبهای نخاعی، بروز هر کدام از این علائم نباید نادیده گرفته شود. مراجعه سریع به مراکز درمانی و انجام تصویربرداریهای لازم، میتواند شانس بهبود و جلوگیری از عوارض جبرانناپذیر را افزایش دهد.
تشخیص سکته نخاعی
تشخیص سکته نخاعی به دلیل نادر بودن آن، چالشبرانگیز است. با این حال، پیشرفت فناوری در زمینه تصویربرداری پزشکی و گسترش آگاهی پزشکان نسبت به بیماریهای نادر نخاعی، روند تشخیص را بهبود بخشیده است. مهمترین مراحل تشخیص عبارتاند از:
معاینه فیزیکی و عصبی
پزشک متخصص مغز و اعصاب (نورولوژیست) یا جراح مغز و اعصاب (نوروسرجن)، ابتدا با معاینه بالینی دقیق، به بررسی وضعیت حرکتی و حسی بیمار میپردازد. معاینه رفلکسها، قدرت عضلانی، و ارزیابی حس در اندامها میتواند سرنخهای مهمی درباره محل و شدت آسیب نخاعی ارائه کند.
تصویربرداری پزشکی
MRI (تصویربرداری با تشدید مغناطیسی): این روش مهمترین و حساسترین ابزار تشخیصی برای بررسی ضایعات نخاعی محسوب میشود. MRI با دقت بالا میتواند محل ایسکمیک یا هموراژیک را تعیین و میزان آسیب بافتی را مشخص کند.
CT اسکن: در برخی شرایط که MRI در دسترس نباشد یا بیمار شرایط انجام MRI را نداشته باشد، از CT اسکن برای تشخیص استفاده میشود. هرچند دقت CT اسکن در تشخیص سکته نخاعی نسبت به MRI کمتر است، اما همچنان میتواند خونریزیهای شدید یا سایر آسیبهای ساختاری را نشان دهد.
آنژیوگرافی نخاعی
در مواردی که نیاز است وضعیت عروق تغذیهکننده نخاع با جزئیات بیشتری بررسی شود، از آنژیوگرافی نخاعی کمک گرفته میشود. این روش اجازه میدهد تنگیها یا ناهنجاریهای عروقی بهدقت شناسایی شده و تصمیمگیری درباره جراحی یا درمان مداخلهای صورت گیرد.
آزمایشهای خونی
انجام آزمایشهای خون برای بررسی فاکتورهای انعقادی، سطح قند خون، و وضعیت چربی خون ضروری است. در بیمارانی که سابقه دیابت، مشکلات انعقادی یا چربی خون بالا دارند، احتمال سکته نخاعی افزایش پیدا میکند.
بررسی مایع مغزی نخاعی
در شرایط خاص، ممکن است نمونهگیری از مایع مغزی نخاعی (CSF) صورت گیرد تا وجود التهاب، عفونت یا خونریزی احتمالی در فضای نخاعی بررسی شود.
دقت و سرعت در فرایند تشخیص، اهمیت بالایی دارد، چرا که هرگونه تأخیر در درمان ممکن است منجر به پیشرفت ضایعه عصبی و بروز فلجهای جبرانناپذیر شود. تعامل نزدیک میان نورولوژیست، رادیولوژیست و جراح مغز و اعصاب، برای تشخیص صحیح و تعیین طرح درمانی ضروری است.
درمان سکته نخاعی
درمان سکته نخاعی به علت و شدت آسیب بستگی دارد. مداخلات درمانی معمولاً چندوجهی هستند و ممکن است ترکیبی از دارو، جراحی و توانبخشی را در بر گیرند. مهمترین رویکردهای درمانی به صورت زیر قابل دستهبندیاند:
دارودرمانی
- داروهای ضد انعقاد خون: در سکته نخاعی ایسکمیک، برای پیشگیری از تشکیل یا گسترش لختههای خونی جدید، از داروهای ضد انعقاد یا رقیقکننده خون (مانند هپارین، وارفارین یا داروهای جدیدتر مانند ریواروکسابان) استفاده میشود.
- داروهای کنترل فشار خون و دیابت: کنترل دقیق فشار خون و سطح قند خون، مانع از پیشروی آسیب عروقی و گسترش ناحیه ایسکمیک میشود.
- داروهای کاهنده اسپاسمهای عضلانی: در بیمارانی که دچار اسپاسم یا سفتی عضلات میشوند، از داروهایی نظیر باکلوفن یا تیزانیدین استفاده میشود.
مداخله جراحی
در مواردی که لخته یا تنگی عروق شدت زیادی دارد، مداخله جراحی یا روشهای مداخلهای (نظیر اندوواسکولار) برای خارج کردن لخته و باز کردن عروق یا ترمیم رگ آسیبدیده ضرورت مییابد. همچنین در سکته نخاعی هموراژیک شدید که خونریزی درون کانال نخاعی فشار مضاعفی وارد میکند، جراحی اورژانسی جهت تخلیه خون و کاهش فشار میتواند حیاتی باشد.
توانبخشی و فیزیوتراپی
یکی از مهمترین بخشهای درمان سکته نخاعی، توانبخشی طولانیمدت است. فیزیوتراپی، کاردرمانی و گفتاردرمانی (در صورت بروز اختلالات گفتاری) به بازگرداندن کارایی حرکتی و حسی بیمار کمک شایانی میکنند. توانبخشی با هدف تقویت عضلات، بهبود تعادل، هماهنگی، و آموزش مهارتهای حرکتی موردنیاز برای انجام فعالیتهای روزمره انجام میگیرد.
حمایت روانی
بیماران مبتلا به سکته نخاعی، بهدلیل تغییرات ناگهانی در تواناییهای فیزیکی و استقلال فردی، ممکن است دچار استرس و افسردگی شوند. حضور روانشناس یا روانپزشک در تیم درمان و حمایت خانواده نقش پررنگی در مدیریت این شرایط دارد.
پیگیری مداوم
پس از ترخیص بیمار، ارزیابیهای منظم توسط متخصص مغز و اعصاب و فیزیوتراپیست برای بررسی روند بهبودی و تنظیم روشهای درمانی ضروری است. همچنین نظارت بر کنترل فشار خون، قند خون و سطح چربیهای خون از گامهای اصلی برای پیشگیری از سکتههای احتمالی بعدی محسوب میشود.

نقش فیزیوتراپی در بهبود بیماران مبتلا به سکته نخاعی
فیزیوتراپی یکی از کلیدیترین ارکان توانبخشی در بیماران سکته نخاعی است. نخاع بهعنوان مرکز انتقال سیگنالهای حرکتی و حسی بدن، با آسیب مواجه شده و بسیاری از عملکردهای اندامهای تحتانی و حتی فوقانی را دچار اختلال میکند. هدف فیزیوتراپی نهتنها کمک به بازیابی عملکرد حرکتی از دست رفته است، بلکه افزایش استقلال فردی و ارتقاء کیفیت زندگی نیز مدنظر قرار میگیرد.
افزایش قدرت عضلانی
یکی از نخستین آثار سکته نخاعی، ضعف یا فلج عضلات است. فیزیوتراپیست با طراحی برنامهای از تمرینات مقاومتی و تقویتی، به بیمار کمک میکند تا عضلات ضعیفشده به تدریج تقویت شوند.ده و فرد را مستعد ایجاد سکته نخاعی کنند.
بهبود تعادل و هماهنگی
اختلال در مکانیسمهای تعادلی و هماهنگی حرکتی از جمله شایعترین مشکلات پس از سکته نخاعی است. فیزیوتراپیست از تکنیکهای تخصصی و تمرینات ویژه برای بازآموزی راه رفتن و افزایش ثبات اندام تحتانی بهره میگیرد. این تمرینات، خطر سقوط را کاهش داده و اعتمادبهنفس بیمار را در انجام فعالیتهای روزمره بالا میبرد.
کاهش اسپاسمهای عضلانی
در برخی بیماران، نخاع آسیبدیده بهصورت ناخواسته سیگنالهای منجر به اسپاسم و انقباض شدید عضلات را ارسال میکند. فیزیوتراپیست با استفاده از تکنیکهایی نظیر کششهای ملایم، ماساژ درمانی، یا گرما و سرما درمانی میتواند به کاهش اسپاسم و درد کمک کند.
بهبود دامنه حرکتی مفاصل
بهدلیل بیتحرکی یا ضعف طولانیمدت، مفاصل دچار محدودیت حرکتی میشوند. فیزیوتراپیست با اعمال حرکات کششی و غیرفعال یا فعال در مفاصل، به حفظ یا افزایش دامنه حرکتی آنها کمک میکند.
پیشگیری از عوارض ثانویه
بیحرکتی طولانیمدت در بیماران نخاعی، عوارضی همچون زخم فشاری، آتروفی عضلانی و مشکلات گردش خون را در پی دارد. با اجرای یک برنامه فیزیوتراپی منظم، میتوان از بروز این عوارض تا حد زیادی پیشگیری کرد.
بازگشت استقلال فردی
علاوه بر مزایای جسمی، فیزیوتراپی نقش مهمی در بازگرداندن اعتمادبهنفس و احساس خودکفایی بیمار ایفا میکند. انجام موفقیتآمیز حرکات سادهای مانند نشستن و ایستادن یا گام برداشتن میتواند انگیزههای روانی و روحی بیمار را تقویت کند.
روشهای فیزیوتراپی مورد استفاده در بیماران سکته نخاعی
با توجه به نیازها و وضعیت هر بیمار، فیزیوتراپیست از ترکیبی از روشها و تکنیکهای زیر استفاده میکند:
تمرینات فعال و غیرفعال
تمرینات غیرفعال: در بیمارانی که تحرک بسیار محدودی دارند، فیزیوتراپیست حرکات مفاصل و اندامها را برای بیمار انجام میدهد تا مانع از خشکی مفاصل شود و حس عمقی را بهبود بخشد.
تمرینات فعال: در مراحل بعدی، وقتی بیمار توان حرکتی مختصری را بهدست میآورد، با کمک فیزیوتراپیست، تمرینات مقاومتی و کششی را انجام میدهد تا به تقویت عضلات و افزایش دامنه حرکتی کمک کند.
تمرینات تعادلی و هماهنگی
استفاده از وسایلی نظیر توپ تعادلی، تخته تعادل، یا ریلهای راهرفتنی میتواند مهارتهای تعادلی و هماهنگی بیمار را بهبود بخشد. این تمرینات برای جلوگیری از سقوط و ارتقای توان حرکتی در فعالیتهای روزمره ضروری هستند.
هیدروتراپی (آبدرمانی)
آبدرمانی یکی از روشهای مؤثر برای بیمارانی است که دچار ضعف شدید عضلانی و دردهای مزمناند. ویژگی شناوری آب باعث میشود فشار کمتری روی مفاصل و عضلات وارد شود و بیمار بتواند با درد و خستگی کمتری تمرین کند. همچنین آب گرم به شل شدن عضلات منقبض کمک میکند و اسپاسمها را کاهش میدهد.
تکنیکهای الکتروتراپی
استفاده از دستگاههایی مانند تحریک الکتریکی عصب و عضله (TENS یا NMES) میتواند به کاهش درد و تقویت برخی گروههای عضلانی کمک کند. این روش به ویژه در موارد اسپاسم عضلانی یا ضعف شدید عضلانی کارآمد است.
درمانهای دستی (Manual Therapy)
بعضی فیزیوتراپیستها از تکنیکهای درمان دستی مانند موبیلیزاسیون مفاصل، رهاسازی میوفاشیال و ماساژ درمانی برای کاهش درد، بهبود جریان خون موضعی و آزادسازی چسبندگیهای بافتی استفاده میکنند. جهت رزرو نوبت برای مرکز ماساژ در اندیشه کلیک کنید .
تمرینات تنفسی
در صورت درگیری قسمتهای فوقانی نخاع، ممکن است عضلات تنفسی نیز تحت تأثیر قرار گیرند. فیزیوتراپیست با آموزش تمرینات تنفسی و تکنیکهای سرفه مؤثر، به بیمار کمک میکند تا ظرفیت ریوی و تهویه مناسب را حفظ کند.
رژیم غذایی و سبک زندگی در بیماران سکته نخاعی
علاوه بر مداخلات پزشکی و توانبخشی، رعایت رژیم غذایی مناسب و اتخاذ سبک زندگی سالم در کنترل و بهبود وضعیت بیماران سکته نخاعی اهمیت دارد.
رژیم غذایی متعادل
کاهش چربیهای اشباع: مصرف روغنهای گیاهی مفید مانند روغن زیتون و کانولا بهجای چربیهای حیوانی و سرخکردنیها توصیه میشود.
مصرف سبزیجات و میوهها: این مواد حاوی ویتامینها، مواد معدنی و آنتیاکسیدانهای ضروری برای حفاظت عروق و تقویت سیستم ایمنیاند.
پروتئین کافی: گوشت سفید، حبوبات و لبنیات کمچرب به ترمیم و ساخت بافتهای بدن کمک میکنند.
کاهش نمک: مصرف زیاد نمک، یکی از عوامل تشدیدکننده فشار خون است؛ بنابراین کاهش نمک در رژیم غذایی تأثیر مثبتی بر کنترل فشار خون دارد.
ورزش و فعالیت بدنی
انجام حرکات ورزشی ملایم و منظم تحت نظر فیزیوتراپیست یا متخصص پزشکی ورزشی میتواند به تقویت عضلات قلب، بهبود گردش خون و کنترل وزن کمک کند.
کنترل دیابت و فشار خون
مراجعه منظم به پزشک متخصص و پایش مداوم سطح قند خون و فشار خون، اقدامی حیاتی برای پیشگیری از پیشرفت آسیبهای عروقی است.ب گرم به شل شدن عضلات منقبض کمک میکند و اسپاسمها را کاهش میدهد.
ترک سیگار
قطع مصرف سیگار، یکی از مؤثرترین اقدامات پیشگیرانه در برابر سکتههای نخاعی و مغزی است. سیگار علاوه بر تخریب جداره رگها، عملکرد ریه را نیز تضعیف میکند و روند بهبود را کندتر میسازد.
مدیریت استرس
استرس و اضطراب مداوم میتواند فشار خون را بالا ببرد و عملکرد قلبی-عروقی را مختل کند. تکنیکهای آرامسازی مانند یوگا، مدیتیشن، و تنفس عمیق، ابزارهای مناسبی برای کنترل استرس هستند.
پیشگیری از سکته نخاعی
باوجود آنکه سکته نخاعی نسبت به سکته مغزی شیوع کمتری دارد، اما اقداماتی وجود دارد که میتواند ریسک بروز آن را تا حد زیادی کاهش دهد:
- بررسی و کنترل عوامل خطر
نخستین گام پیشگیری، شناسایی عوامل خطر فردی نظیر فشار خون بالا، کلسترول بالا و دیابت و تلاش برای کنترل یا کاهش آنهاست. - چکاپهای منظم پزشکی
بسیاری از مشکلات عروقی بهصورت نهفته پیشرفت میکنند و علائم بالینی واضحی ندارند. با معاینات دورهای و انجام آزمایشهای خونی و تصویربرداری، میتوان اختلالات احتمالی را در مراحل اولیه شناسایی و درمان کرد. - سبک زندگی سالم
مصرف غذای سالم، دوری از عادات مضر نظیر سیگار کشیدن، ورزش منظم و مدیریت وزن، در حفظ سلامت عروق تأثیر چشمگیری دارند. - آگاهی و آموزش عمومی
ارتقای سطح آگاهی افراد جامعه در مورد علائم هشداردهنده سکته نخاعی و لزوم مراجعه سریع به مراکز درمانی، میتواند در کاهش عوارض جدی این بیماری نقش مؤثری داشته باشد.
حمایت روانی و نقش خانواده در توانبخشی
در بسیاری از موارد، سکته نخاعی بهصورت ناگهانی و بدون هیچ پیشزمینه آشکاری رخ میدهد و زندگی بیمار را دستخوش تغییرات اساسی میسازد. فرد مبتلا ممکن است توانایی حرکت، راه رفتن یا حتی انجام سادهترین فعالیتهای روزانه را از دست بدهد. چنین اتفاقی شوک بزرگی برای بیمار و خانواده اوست و اغلب با احساس ناامیدی، اضطراب و افسردگی همراه میشود.
- نقش خانواده: حمایت عاطفی، کمک در انجام فعالیتهای روزمره و همدلی با بیمار برای تحمل شرایط دشوارِ دوره نقاهت، نقش مهمی در تسریع روند بهبودی دارد. حضور یکی از اعضای خانواده در جلسات فیزیوتراپی و آموزش نحوه جابهجایی صحیح بیمار، یا انجام تمرینات خانگی توصیهشده از سوی فیزیوتراپیست، میتواند ادامه درمان را در منزل آسانتر و مؤثرتر سازد.
- حمایت تخصصی روانی: استفاده از خدمات روانشناسی یا روانپزشکی، از جمله شرکت در جلسات رواندرمانی فردی یا گروهی، و در صورت نیاز مصرف داروهای ضدافسردگی به تشخیص روانپزشک، میتواند استرس و فشار روحی بیمار را به میزان قابلتوجهی کاهش دهد.
پیشآگهی و روند بهبودی
پیشآگهی سکته نخاعی به عوامل مختلفی از جمله محل و گستره ضایعه در نخاع، سن بیمار، وضعیت کلی سلامت فرد پیش از سکته، و سرعت تشخیص و درمان وابسته است. برخی بیماران پس از چند ماه توانایی حرکتی و حسی قابل توجهی به دست میآورند، در حالی که گروهی دیگر ممکن است بهبود آهستهای داشته باشند یا حتی دچار ناتوانیهای طولانیمدت شوند.
- دوره نقاهت: دوره نقاهت پس از سکته نخاعی میتواند طولانی باشد و نیازمند صبر، پشتکار و مداومت در اجرای برنامههای توانبخشی و اصلاح سبک زندگی است.
- نقش زمان: در صورت مداخله درمانی سریعتر، احتمال بازگرداندن عملکردهای عصبی از دست رفته افزایش پیدا میکند. از همین رو، آگاهی بیماران و اطرافیان از علائم اولیه و مراجعه فوری به پزشک، اهمیت بسیار زیادی دارد.
- استفاده از وسایل کمکی: اگر پس از دورهای از توانبخشی، بیمار همچنان در حفظ تعادل یا راه رفتن دچار مشکل باشد، میتوان از وسایل کمکی مانند واکر، عصا و بریسهای ارتوپدی بهره گرفت.
نتیجهگیری
سکته نخاعی اگرچه یک وضعیت نادر بهشمار میرود، اما پیامدهای بالقوه شدیدی برای عملکرد حرکتی و حسی فرد به دنبال دارد. با توجه به این که ستون فقرات، محور اصلی انتقال سیگنالهای عصبی بدن است، اختلال در خونرسانی به نخاع میتواند طیف وسیعی از محدودیتها و ناتوانیها را به وجود آورد. بنابراین، شناخت علائم اولیه، ارزیابیهای تشخیصی سریع و دقیق، و اجرای مداخلات درمانی بهموقع، نقشی حیاتی در پیشگیری از عواقب شدید این بیماری ایفا میکند.
درمان سکته نخاعی عموماً چندوجهی است و میتواند شامل دارودرمانی، جراحی، و در رأس آنها توانبخشی طولانیمدت باشد. فیزیوتراپی و کاردرمانی با هدف بازیابی توان حرکتی، هماهنگی، قدرت عضلانی و استقلال در انجام کارهای روزمره، یکی از اصلیترین ارکان بهبود در این بیماران است. از سوی دیگر، اتخاذ سبک زندگی سالم، تغییر عادات غذایی و ترک دخانیات، نقشی کلیدی در پیشگیری و کنترل این بیماری دارند.
در نهایت، حمایت روانی و اجتماعی از بیمار نباید نادیده گرفته شود. مشارکت خانواده، دوستان و گروههای حمایتی در کنار رواندرمانی تخصصی، میتواند به بیمار کمک کند تا با امید و روحیه بالاتر، دوره نقاهت را سپری کند و کیفیت زندگی خود را تا حد امکان به سطح مطلوبی برساند. از همین رو، پرداختن همزمان به ابعاد فیزیکی و روانی بیمار، ضامن موفقیت بیشتر و دستیابی به بهترین نتیجه در فرایند درمان و بازگشت به زندگی مستقل است.